Ультразвуковое исследование
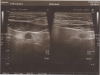
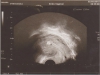
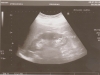
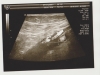
Ультразвуковое исследование щитовидной железы (УЗИ) является следующим этапом диагностического процесса. Именно появление ультразвуковых аппаратов, дающих возможность изучения внутренней структуры щитовидной железы в режиме реального времени, обусловило настоящий прорыв в диагностике узловых образований. В настоящее время ультразвуковые аппараты есть практически во всех лечебных учреждениях России, поэтому никаких препятствий к их широкому использованию нет.
Диагностические способности УЗИ сейчас просто поражают — возможно выявление участков неоднородности в ткани щитовидной железы размером до 2-3 мм. Возможности УЗИ в диагностике узлов щитовидной железы значительно превышают возможность пальпации, которая чаще всего позволяет только заподозрить наличие узловой патологии. Известно, что у 20-50% пациентов с одиночным узлом, выявленным при пальпации, УЗИ позволяет выявить дополнительные узлы.
Вместе с тем, подобная чувствительность УЗИ имеет и обратную сторону — в последние годы появилось большое количество пациентов с выявленными в щитовидной железе «узлами» размером в 3-4 мм, получающих лечение и интенсивно, с частотой в 3-6 месяцев, наблюдающихся у эндокринолога. Люди эти не только психологически страдают от сознания, что у них есть болезнь, но и вынуждены затрачивать свое время и средства на частые исследования и консультации, совершенно им не требующиеся. Опытный врач ультразвуковой диагностики никогда не назовет узлом образование диаметром менее 4 мм, а опытный врач-эндокринолог никогда не будет заниматься «лечением» подобных образований — помните это.
Интересно, что проблема избыточной диагностики узлов существует не только в нашей стране. В США и Европе столкнулись с этой «напастью» значительно раньше нас. Последние рекомендации по лечению пациентов с узлами щитовидной железы, опубликованные в США в 2006 году, вообще содержат совет не проводить ультразвуковое исследование пациентам, если у них нет никаких настораживающих симптомов, и при пальпации не выявляются узлы. Таким образом, зарубежные врачи пытаются уменьшить число пациентов с выявленными очень мелкими узлами (до 1 см). Несомненно, логика в подобных действиях есть — многие пациенты после выявления узлов концентрируются на своем «заболевании» и получают невроз, вместо того, чтобы вести нормальную жизнь. Однако, подобные рекомендации нельзя признать полностью оправданными. В практической жизни каждый из нас встречался с пациентами, пришедшими на консультацию «просто так», у которых при пальпации не было никаких подозрительных симптомов, а ультразвуковое исследование позволило выявить узлы щитовидной железы, впоследствии оказавшиеся злокачественными. Раннее лечение этих пациентов в большинстве случаев позволяет достичь прекрасных результатов. И сложно отделаться от мыслей, что было бы с ними, если бы мы просто отказали им в проведении УЗИ…
Оптимальной представляется следующая тактика: всем пациентам, пришедшим на консультацию, проводится УЗИ щитовидной железы. Это несложно и не занимает много времени. Если узел выявлен, и он «достоин внимания», начинается дальнейший диагностический процесс, если узел имеет слишком небольшие размеры, то пациенту рекомендуется просто повторить УЗИ через 1 год, чтобы понять — растет узел или нет.
Важно отметить — для определения динамики роста узла УЗИ желательно проводить на том же аппарате и у того же специалиста, что и в первый раз (если Вы ему, конечно, полностью доверяете). Ультразвуковое исследование — достаточно субъективный метод, в получаемых результатах очень многое зависит от того, кто и на каком аппарате изучал щитовидную железу. Для решения вопроса о том, растет узел щитовидной железы или нет, недостаточно просто измерить один из размеров узла, следует определить все три линейных размера (т.е. заключение должно содержать сведения типа «узел размером до 13×20х13 мм», а не просто «узел до 20 мм»). Измерение трех линейных размеров дает врачу возможность рассчитать объем узла по специальной формуле и точно сказать, отмечается ли рост узла или нет.
Очень полезно, если при проведении УЗИ будет выполнено и допплеровское исследование, т.е. исследование интенсивности кровотока внутри узла. Этот метод дает дополнительную ценную информацию врачу-эндокринологу.
Тонкоигольная аспирационная биопсия
По современным рекомендациям, узлы щитовидной железы размером менее 1 см можно не подвергать дальнейшим исследованиям. Клиническое значение данных узлов невелико, даже если они окажутся злокачественными. Достаточно 1 раз в год делать УЗИ, чтобы следить за динамикой роста этих узлов — других мероприятий обычно не требуется. Исключение составляют только узлы щитовидной железы, показавшиеся врачу ультразвуковой диагностики подозрительными (существует ряд ультразвуковых признаков, позволяющих заподозрить злокачественный рост) — для этих узлов, равно как и для всех узлов диаметром в 1 см или более, показано проведение исследования клеточного состава узла — тонкоигольной аспирационной биопсии.
Ннеспроста используются слова «заподозрить» и «для всех узлов размером в 1 см и более». Очень важно понимать, что УЗИ неспособно ответить на самый важный вопрос диагностики — является узел щитовидной железы доброкачественным или злокачественным. УЗИ может лишь помочь заподозрить наличие злокачественного процесса, не более того. Основное предназначение УЗИ при обследовании пациентов с узлами — выявить тех, кому необходимо проведение тонкоигольной биопсии. Это важнейшее исследование в обязательном порядке проводится, как я и упомянул выше, при выявлении узла диаметром 1 см или более. Считается, что диаметр узла в 1 см является той границей, после достижения которой без исключения злокачественного процесса качественное лечение пациента становится невозможным. Узлы меньшего размера также порой подвергаются биопсии, но только по особому пожеланию врача ультразвуковой диагностики.
В России нередко приходится сталкиваться с ситуациями, когда пациенты годами наблюдаются по поводу узлов щитовидной железы размером значительно более 1 см без проведения биопсии. На вопрос, почему биопсия не проводилась, обычно следует ответ: «Врач и так знал, что опасности нет» или «УЗИ показало, что узел нормальный». Бывает, что потом оказывается — несколько лет наблюдали пациента с раком щитовидной железы. Упущено драгоценное время, которого уже не вернешь… Запомните — никакие другие методы исследования, кроме биопсии, не позволяют надежно исключить злокачественность узла.
Тонкоигольная аспирационная биопсия (обычно сокращается как ТАБ) является, без преувеличения, главным диагностическим методом при обследовании пациентов с узлами щитовидной железы. Введение в клиническую практику этого метода позволило как минимум в 3 раза уменьшить количество пациентов, подвергавшихся оперативному лечению по поводу узлов щитовидной железы, зато среди тех, кому сейчас рекомендуется операция, злокачественные опухоли встречаются в 3 раза чаще, чем до начала использования ТАБ. Таким образом, тонкоигольная биопсия позволила избавиться от операции в случаях, когда она не нужна, и своевременно проводить ее в тех случаях, когда от операции зависит дальнейшая жизнь пациента.
Методика исследования заключается в следующем. Под контролем УЗИ (и только так!) врач проводит пункцию (укол) в узел щитовидной железы тонкой иглой, подсоединенной к пустому шприцу. После того, как кончик иглы оказывается внутри узла, врач несколько раз аспирирует (т.е. всасывает) содержимое узла шприцом. Затем игла извлекается, и содержимое узла наносится на предметные стекла. Чаще всего производится 2-3 укола в разные участки узла для получения достаточного количества биологического материала и исключения возможности ошибки.
Вся процедура занимает не более 1 минуты и прекрасно переносится всеми пациентами. На место укола наклеивается стерильный марлевый шарик на 2 часа. Через пять-десять минут после проведения биопсии пациент может отправляться по своим делам. Уже через 2 часа после биопсии пациенту разрешается мыться, заниматься спортом.
Пациент отправляется домой, а полученный при биопсии материал начинает исследоваться в цитологической лаборатории. Сначала содержимое узла, нанесенное на стекла, окрашивается особыми красителями. Затем врач-цитолог с помощью микроскопа изучает клеточный состав узла и формулирует заключение о том, какого строения был исследованный узел. Точный ответ цитолога возможен примерно в 95-98% случаев. В ситуации, когда полученный из узла материал не содержит достаточного для установки диагноза количества клеток, материал признается неинформативным и пациенту рекомендуется повторить исследование. Неинформативный материал встречается после 2-5% тонкоигольных биопсий.
Цитолог, изучающий материал, формулирует свое заключение в соответствие с определенными правилами, установленными для цитологических диагнозов.
Наиболее часто (в 80% случаев) встречается ответ «Коллоидный узел», свидетельствующий об однозначно доброкачественном характере пропунктированного узла. Оперативное лечение у пациентов с такими узлами проводится редко (см. ниже).
Вторая группа цитологических диагнозов четко характеризует исследованный узел как злокачественный. Заключение в этом случае содержит слова «папиллярная карцинома», «медуллярная карцинома», «анапластическая карцинома», «лимфома». Установление злокачественного диагноза при тонкоигольной биопсии является показанием к операции во всех случаях, за исключением ситуаций, когда у пациента обнаружена лимфома щитовидной железы.
Третья группа исследований включает в себя заключения о выявленном в узле воспалительном процессе («Аутоиммунный тиреоидит»). Подобный ответ цитолога говорит о том, что при биопсии был пропунктирован не узел, а так называемый «псевдоузел» — участок воспаленной ткани щитовидной железы. При ультразвуковом исследовании нередко подобные воспалительные очаги неотличимы от истинных узлов и требуют пункции. Однако, оперативное лечение при подобном результате биопсии не требуется.
Четвертая группа диагнозов — это так называемая «серая зона диагностики», или так называемые «заключения с сомнительной злокачественностью». В данном случае ответ цитолога обычно краток: «Фолликулярная опухоль» или «Фолликулярная неоплазия». Указанное заключение говорит о том, что у пациента обнаружена «фолликулярная опухоль» — т.е. узел является либо фолликулярной аденомой (доброкачественной опухолью), либо фолликулярной карциномой (злокачественной опухолью). По данным статистики известно, что примерно в 15% фолликулярных опухолей впоследствии выявляется злокачественный процесс, а 85% оказываются доброкачественными образованиями.
К сожалению, надежно исключить злокачественный процесс в узлах подобного типа невозможно в связи с определенными ограничениями метода пункционной биопсии. Дело в том, что основным диагностическим признаком фолликулярной карциномы является проникновение (инвазия) клеток опухоли в капсулу узла и окружающие опухоль сосуды. Порою подобная инвазия отмечается только в одном-двух участках капсулы злокачественного узла, а вся остальная поверхность узла выглядит так же, как и у доброкачественной опухоли. После инвазии опухоль приобретает способность распространяться с током крови или лимфы, т.е. убедительно демонстрирует свою злокачественность.
При тонкоигольной биопсии полученный из узла материал имеет вид разрозненных групп клеток (ведь сначала их через иглу шприца всасывают из узла, а затем выдувают из иглы на стекло, нарушая исходное расположение клеток). Врач-цитолог проводит цитологическое исследование («цито» — от лат. «клетка»), т.е. изучает строение клеток, а не их взаимное расположение. Чтобы надежно выявить инвазию опухоли в сосуды и капсулу узла, узел необходимо исследовать с использованием гистологического метода (от лат. «гисто» — «ткань»), т.е. полностью изучить под микроскопом его внутреннюю структуру на поперечных срезах, не нарушая взаимного расположения клеток. Именно поэтому при выявлении «фолликулярных опухолей» пациентам во всех случаях рекомендуется операция, после которой удаленный узел исследуется для установления окончательного диагноза.
Исследование уровня гормонов и титра антител
В первую очередь, проводится исследование крови на уровень гормонов щитовидной железы. В большинстве случаев для решения вопроса о состоянии гормональной функции щитовидной железы достаточно определения уровня одного гормона в крови — ТТГ (тиреотропного гормона). Этот гормон вырабатывается в гипофизе и регулирует функцию щитовидной железы, поэтому изучения его уровня обычно достаточно для суждения о том, как обстоят дела с функцией щитовидной железы. При отклонении уровня ТТГ за пределы установленной нормы пациенту рекомендуют провести исследование уровня свободных фракций гормонов Т3 (трийодтиронина) и Т4 (тироксина) для более точного исследования функции щитовидной железы.
В настоящее время лаборатории в нашей стране используют различные автоматические анализаторы для определения уровня гормонов, которые подразделяются на так называемые поколения в соответствии с хронологическим порядком их появления. Для достижения наибольшей точности анализа желательно выполнять его с использованием анализаторов 3-го поколения, использующих иммунохемилюминесцентный способ определения концентрации гормонов. В большинстве случаев анализы, выполненные этим способом, имеют такую же стоимость, как и анализы, выполненные с использованием более старых анализаторов (чаще всего — иммуноферментным методом).
Одновременно с исследованием уровня гормонов обычно проводится определение титра циркулирующих в крови антител к ткани щитовидной железы — антител к тиреопероксидазе (АТ к ТПО) и антител к тиреоглобулину (АТ к ТГ). Повышенный титр указанных антител свидетельствует о наличии у пациента аутоиммунной реакции, т.е. ситуации, когда иммунная система организма «борется» против собственного органа — щитовидной железы. Повышение титра антител встречается не менее чем у 10% всего населения нашей планеты и далеко не всегда свидетельствует о том, что пациент болен. Однако, при комплексном обследовании пациента определение титра антител помогает выявить некоторые аутоиммунные заболевания (в первую очередь, воспаление щитовидной железы — аутоиммунный тиреоидит), требующие особого подхода к лечению.
Иногда пациентам с узлами проводится исследование крови на уровень кальцитонина — гормона, вырабатывающегося С-клетками щитовидной железы. Повышение уровня этого гормона убедительно свидетельствует о наличии у пациента опасной опухоли щитовидной железы — медуллярной карциномы.
Дополнительным методом исследования при повышенной выработке гормонов щитовидной железы является определение титра антител к рецептору гормона ТТГ. Высокий уровень этих антител в крови может свидетельствовать о наличии у пациента диффузного токсического зоба — аутоиммунного заболевания щитовидной железы, сопровождающегося тиреотоксикозом.
Сцинтиграфия щитовидной железы
Пациентам, имеющим повышенный уровень гормонов щитовидной железы в крови, проводится дополнительное исследование — сцинтиграфия щитовидной железы с одним из препаратов (изотопами йода I123, I131 или очень похожим на йод технецием Тс99). Сцинтиграфия относится к классу радионуклидных исследований и сопряжена с незначительным облучением организма, однако получаемая организмом пациента доза облучения при проведении данного исследования крайне невелика. При сцинтиграфии определяется уровень накопления препаратов в ткани щитовидной железы и в узлах, что позволяет выявить «холодные» участки (т.е. не накапливающие изотоп, а значит — не вырабатывающие гормоны) и «горячие» участки, которые интенсивно накапливают изотоп и активно вырабатывают гормоны. Выявление активно функционирующих участков в ткани щитовидной железы особенно важно при обследовании пациента с тиреотоксикозом (избыточным уровнем гормонов в крови), когда необходимо выяснить, вырабатываются ли гормоны одним из узлов или их выработкой занимается вся ткань щитовидной железы.
Дополнительные методы
Иногда, у пациентов с узлами щитовидной железы больших размеров, врачи используют рентгенографию пищевода с контрастированием барием. Для проведения этого исследования пациенту предлагается сделать глоток контрастного вещества, и в момент глотка проводится рентгеновский снимок. На снимке становится виден контур пищевода, который может быть отклонен в сторону при сдавлении пищевода крупным узлом.
Широко известные методы компьютерной томографии (КТ) и магнитно-резонансной томографии (МРТ) в диагностике заболеваний щитовидной железы используются не очень часто. Основная область применения этих методов — это изучение распространения увеличенной щитовидной железы в грудную клетку при выявлении загрудинного зоба, когда недостаточно проведения одного только УЗИ. Томография также позволяет выявить увеличенные лимфатические узлы в полости груди, более точно, чем рентгенография, выявить сдавление пищевода или трахеи щитовидной железой. При обследовании пациентов со злокачественными опухолями щитовидной железы томография дает врачу ценную информацию о взаимном расположении органов шеи, что облегчает проведение оперативного вмешательства. Относительным недостатком томографических методов является лишь их высокая стоимость.
Для проведения исследований, консультаций, операций и манипуляций по всем интересующим Вас вопросам звоните по телефону : +7 985 230 35 00 (на звонки отвечаю лично; при проведении приема, исследований или манипуляций могу на телефонный вызов не отвечать, перезванивайте или пишите смс)





Комментарии отключены.